Mózg sterowane bioniczne kończyny zbliżają się do rzeczywistości
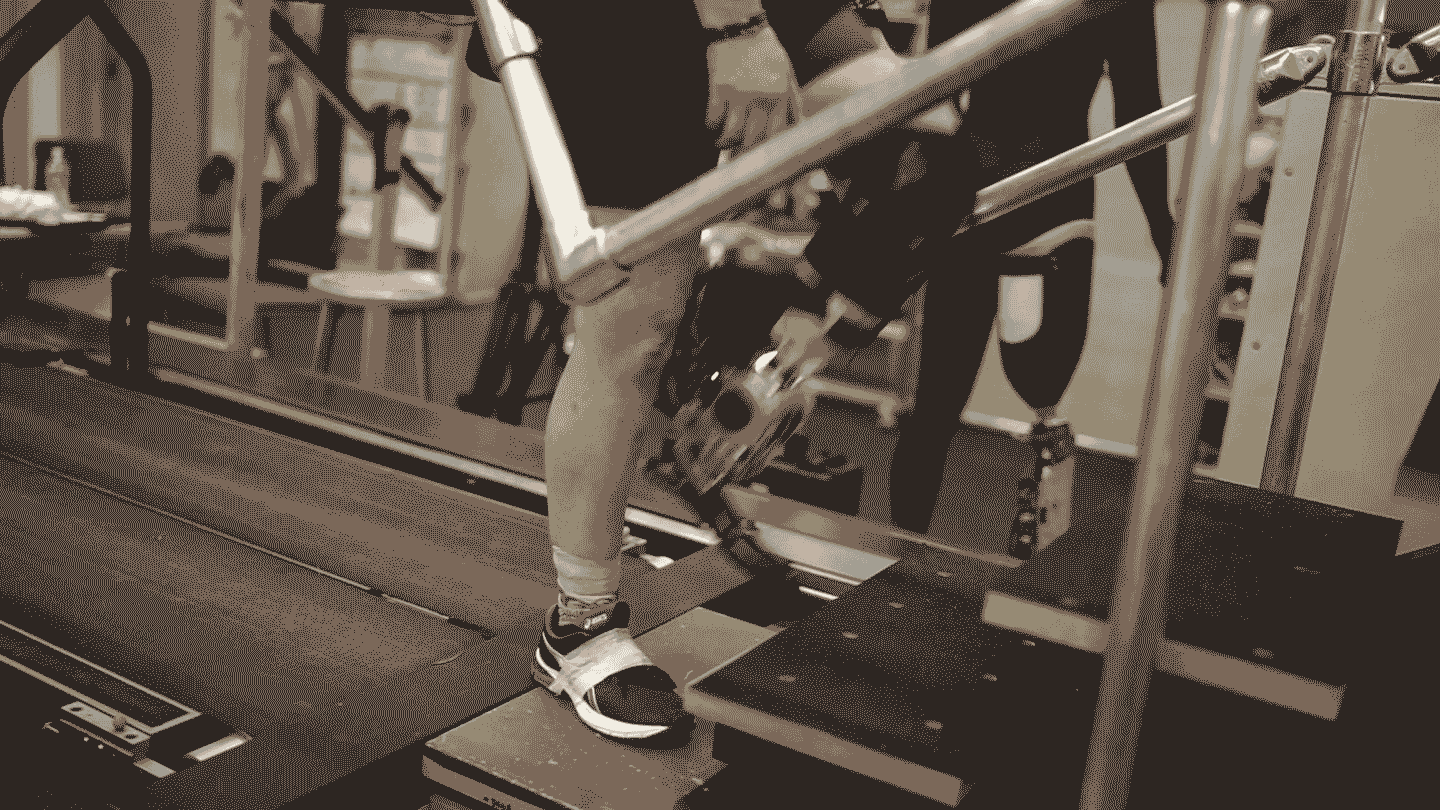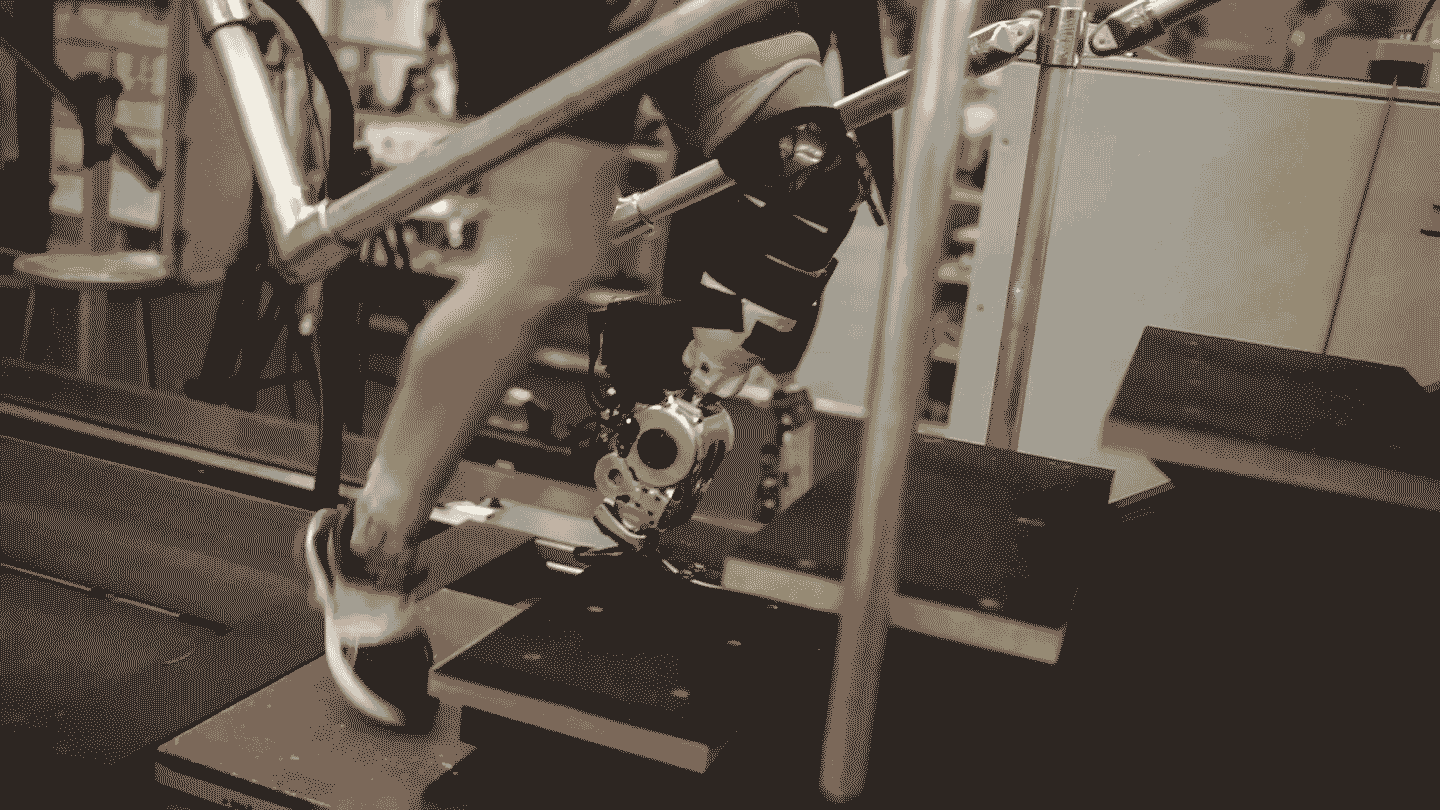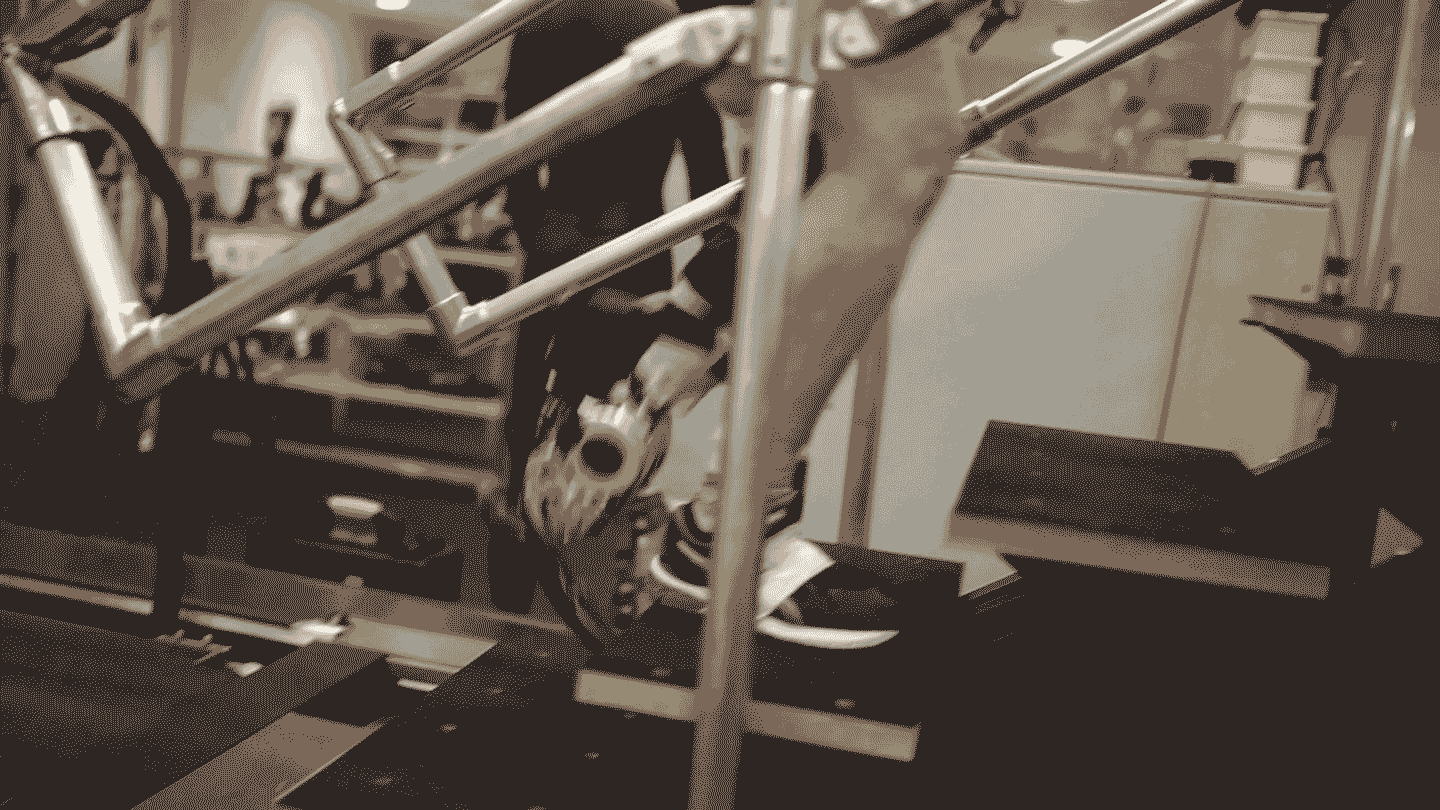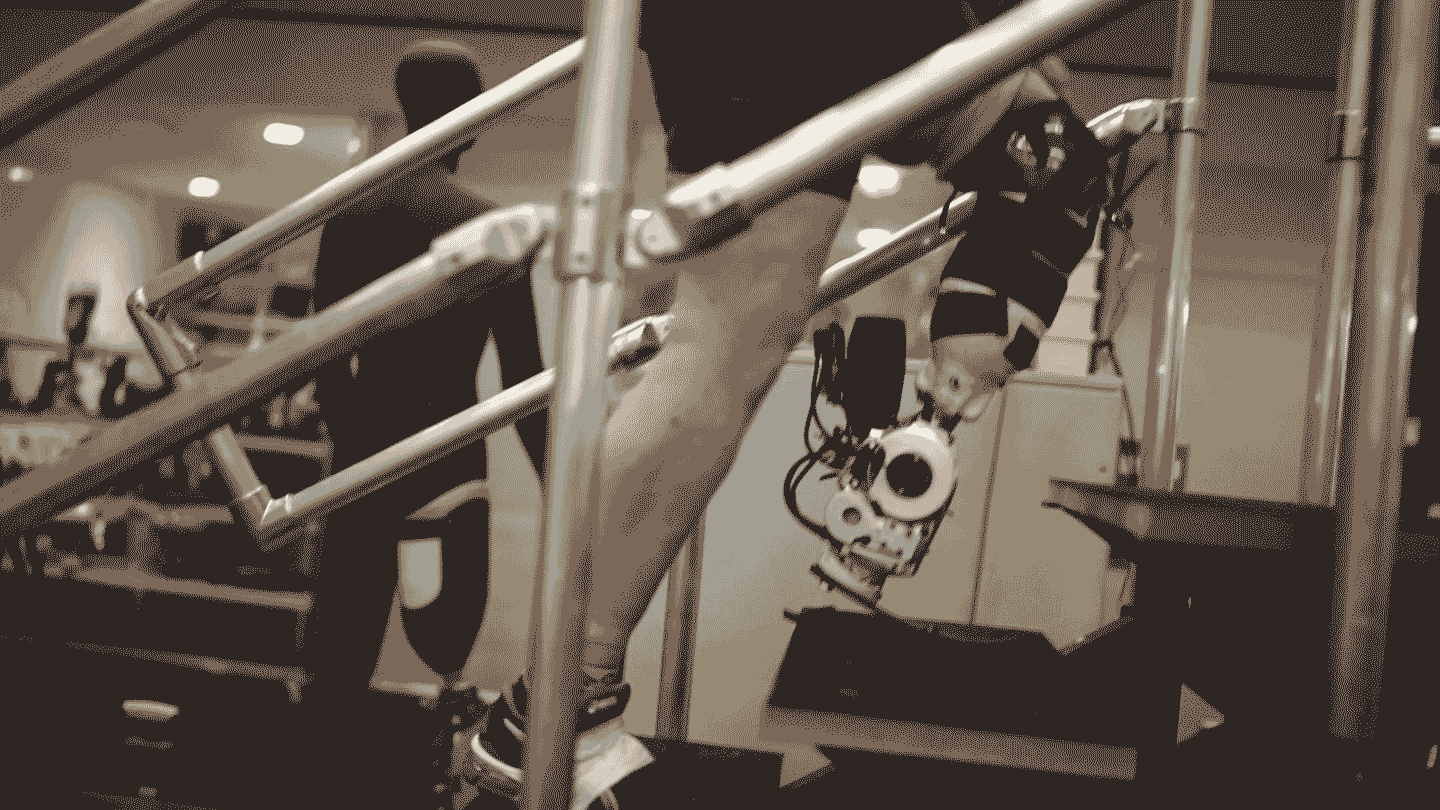
Procedura została po raz pierwszy przeprowadzona w 1990 roku, ale stała się powszechnie akceptowana i klinicznie dostępna dopiero w ostatniej dekadzie. Jeden system implantów, o nazwie OPRA, otrzymał zatwierdzenie Food and Drug Administration w 2020 roku. Główną wadą jest to, że śruba tytanowa musi przejść przez skórę, tworząc trwałe otwarcie, które niesie ryzyko zakażenia. "Poza ryzykiem zakażenia, wszystko wskazuje na to, że osteointegracja jest lepsza pod każdym względem" - mówi Chestek.
Bionicy od dawna starali się wykorzystać nerwy ciała do stworzenia protez komunikujących się z mózgiem. Jednak wczesne próby były frustrujące, głównie dlatego, że sygnały przekazywane przez nerwy są bardzo słabe.
"Ludzie próbowali przez dziesięciolecia uzyskać znaczące sygnały, wkładając przewód do wnętrza nerwu" - mówi Chestek. "Do dzisiaj jest to praktycznie niemożliwe poza kontrolowanym laboratorium".
Nowoczesne bioniczne protezy komunikują się głównie z mięśniami. Gdy pobudzone przez nerw, mięśnie emitują znacznie większe sygnały elektryczne, które mogą być odebrane przez elektrody na skórze, które następnie kontrolują protezę.
Jednak nerwy, które wcześniej sterowały częściami brakującej kończyny - i mogłyby podobnie sprawnie kontrolować sztuczną kończynę - zazwyczaj nie kończą się w mięśniach. Idą w próżnię, co tworzy nerwaki, bulwy na końcach nerwów, których "iskrzenie" elektryczne powoduje ból.
Procedura o nazwie ukierunkowane ponowne unerwienie mięśni, czyli TMR, rozwiązuje ten problem. Chirurg usuwa nerwy naturalne z mięśni i kieruje przecięte nerwy na to nowo oczyszczone podłoże. Przekierowane nerwy z czasem rosną w mięśnie, które działają jak wzmacniacze, tworząc źródła wymaganych sygnałów sterujących. "Zmieniasz problem z rejestrowaniem sygnałów nerwowych na problem z rejestrowaniem sygnałów mięśniowych" - mówi Chestek. "Rejestrowanie sygnałów mięśniowych jest proste". Procedura ta również leczy ból nerwaków - cel, dla którego jest często przeprowadzana.
Jedną z wad jest to, że TMR kanibalizuje istniejące mięśnie, ograniczając liczbę sygnałów, które można stworzyć. "Szybko brakuje miejsca" - mówi Chestek. Jest to szczególnie ważne dla amputacji powyżej kolana lub łokcia, gdzie pozostało mniej mięśni do kontrolowania i więcej stawów protezowych.
Nowa technika, znana jako regeneracyjny interfejs obwodowy nerwu, czyli RPNI, chirurgicznie wszczepia małe przeszczepy mięśni pobrane z innych miejsc i kieruje nerwy do nich. Chirurdzy mogą następnie rozdzielić te pęczki nerwowe na składające się z nich włókna, aby wykorzystać nowo wszczepione cele, pozwalając badaczom stworzyć tyle sygnałów, ile potrzebują, mówi Chestek.
Mały rozmiar przeszczepów mięśni sprawia, że trudno jest pobierać z nich sygnały za pomocą elektrod powierzchniowych. "Nie można łatwo rejestrować [sygnałów elektrycznych] z trzechcentymetrowego kawałka mięśnia przez skórę" - mówi Chestek. "Trzeba użyć wszczepialnych elektrod". Jest to bardziej inwazyjne, a wszczepy napotykają przeszkody regulacyjne, ale wszczepialne elektrody produkują sygnały o wyższej jakości. Muszą jednak w jakiś sposób zostać dostępne, ponieważ prowadzenie przewodów przez skórę nie jest wykonywalne poza badaniami laboratoryjnymi.
Niektórzy badacze pracują nad systemami bezprzewodowymi, ale innym rozwiązaniem jest połączenie RPNI z osteointegracją. W tym rozwiązaniu przewody między wszczepialnymi elektrodami a protezą po prostu przechodzą przez tytanową śrubę. Badanie opublikowane w ubiegłym roku opisało protezę nad łokciem, która wykorzystuje to podejście, umożliwiając odbiorcy kontrolowanie każdego palca jego robotycznej dłoni.
W swoim laboratorium anatomii na UCLA Clites mówi: „Mam dziewięć lub dziesięć aktywnych współprac z chirurgami w różnych projektach”. Tutaj on i jego zespół wykorzystują kadawerów do testowania pomysłów i zbierania danych. „Przymocujemy kończynę kadawra do manipulatora ramienia i ocenimy systemy, które opracowujemy, aby upewnić się, że działają zgodnie z zamierzeniem” - mówi Clites. „To jest podstawa naszej pracy”.
Jednym z projektów w trakcie opracowania jest nowa metoda załączania, która unika trwałego otworu, jaki niesie osteointegracja. Zamiast tytanowej śruby w kończynie jest kawałek stali, a w gnieździe protezy elektromagnes. "Ten magnes utrzymuje [gniazdo] na kończynie" - mówi Clites - „a następnie można kontrolować siłę przyciągania, zmieniając prąd przez ten elektromagnes. Gniazdo nie musi przenosić obciążeń; to robi praca siły magnetycznej, zmieniającej się z chwili na chwilę zgodnie z wymaganiami, takimi jak chodzenie w porównaniu do stania”.
W MIT, Herr pracuje także nad nowym postępem. Ostatnie badanie oparte na AMI dotyczyło protez biodrowych, które używały elektrod na skórze do przesyłania sygnałów z mięśni do protezowych stawów. Jednak elektrody powierzchniowe mają wady, takie jak zakłócenia sygnału spowodowane ruchem. Nowa technika - zwana magnetykomikrometrią - polega na umieszczeniu w mięśniach sfery magnetyczne i monitorowaniu ich ruchu za pomocą magnetometrów. „Dzięki tym magnesom,” mówi Herr, „możemy zmierzyć to, co nas interesuje i użyć tego do bezpośredniego sterowania protezami bionicznymi.” Produkt komercyjny będzie istniał za około pięć lat, twierdzi.Dla Herr'a takie postępy są osobiste. Obydwa jego nogi zostały amputowane poniżej kolana po wypadku podczas wspinaczki górskiej 42 lata temu. Rozważa on modernizację do protez AMI w ciągu następnych lat. Kiedy te techniki zostaną doskonalone, przewiduje skok naprzód. „Kiedy połączysz techniki chirurgiczne takie jak AMI i RPNI ze zwrotniakami magnetycznymi, wierzymy, że to będzie koniec gry,” mówi Herr. „Wierzymy, że pojawi się hollywoodzka wersja mózgiem sterowanych robotycznych kończyn.”
Dodatkową korzyścią przywracania propriocepcji obok innych rodzajów informacji zwrotnych, takich jak dotyk, jest to, że sprawia, że odbiorcy czują się bardziej jakby proteza była ich częścią (SN: 4/22/21). „Celem w tej dziedzinie jest, żeby po zrobieniu rekonstrukcji robotycznej, osoba mówiła: 'O mój Boże, dałeś mi mój ciało z powrotem.'” mówi Herr. „Zamiast narzędzia robotycznego, dajemy im całą kończynę z powrotem. Dziedzina jest bardzo blisko tego celu.”




