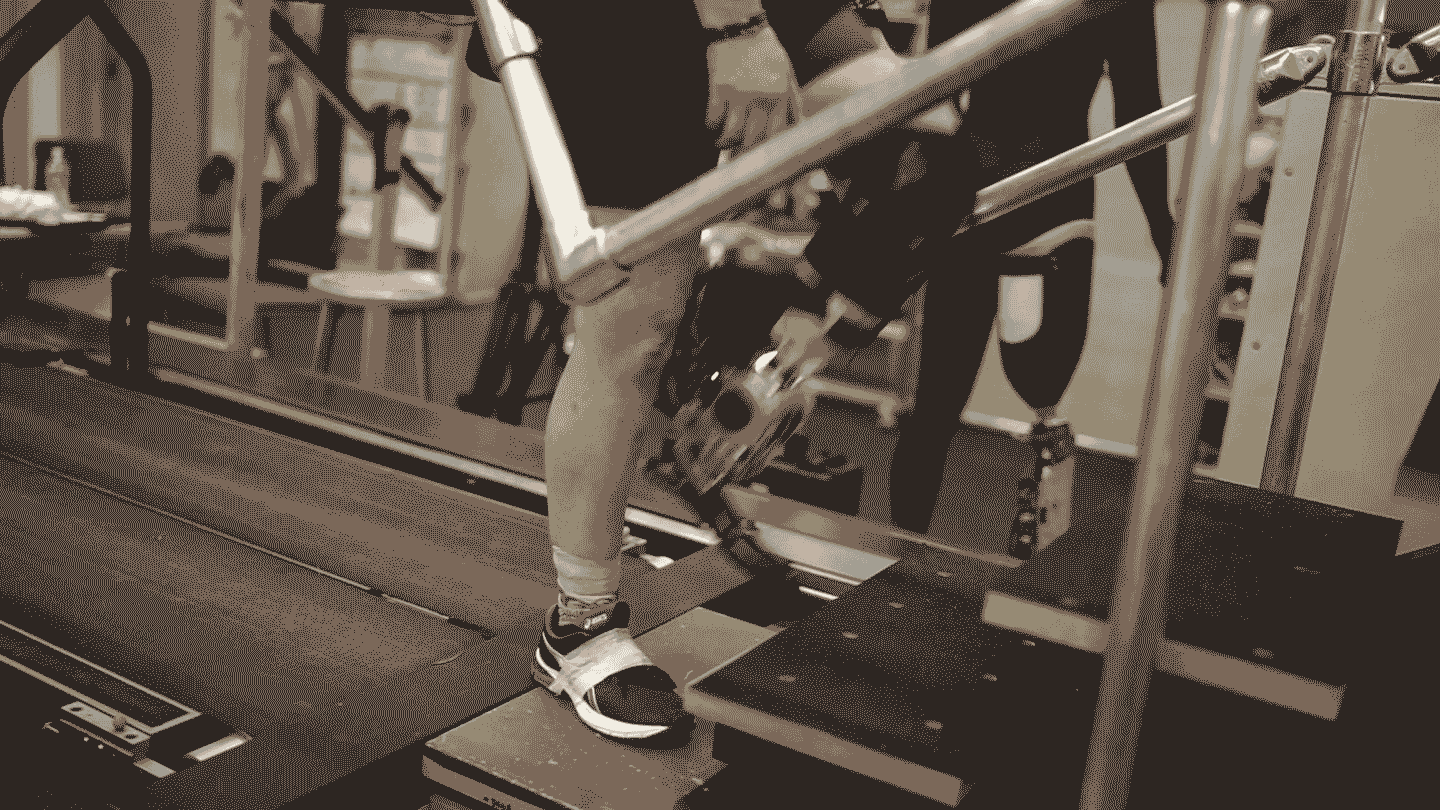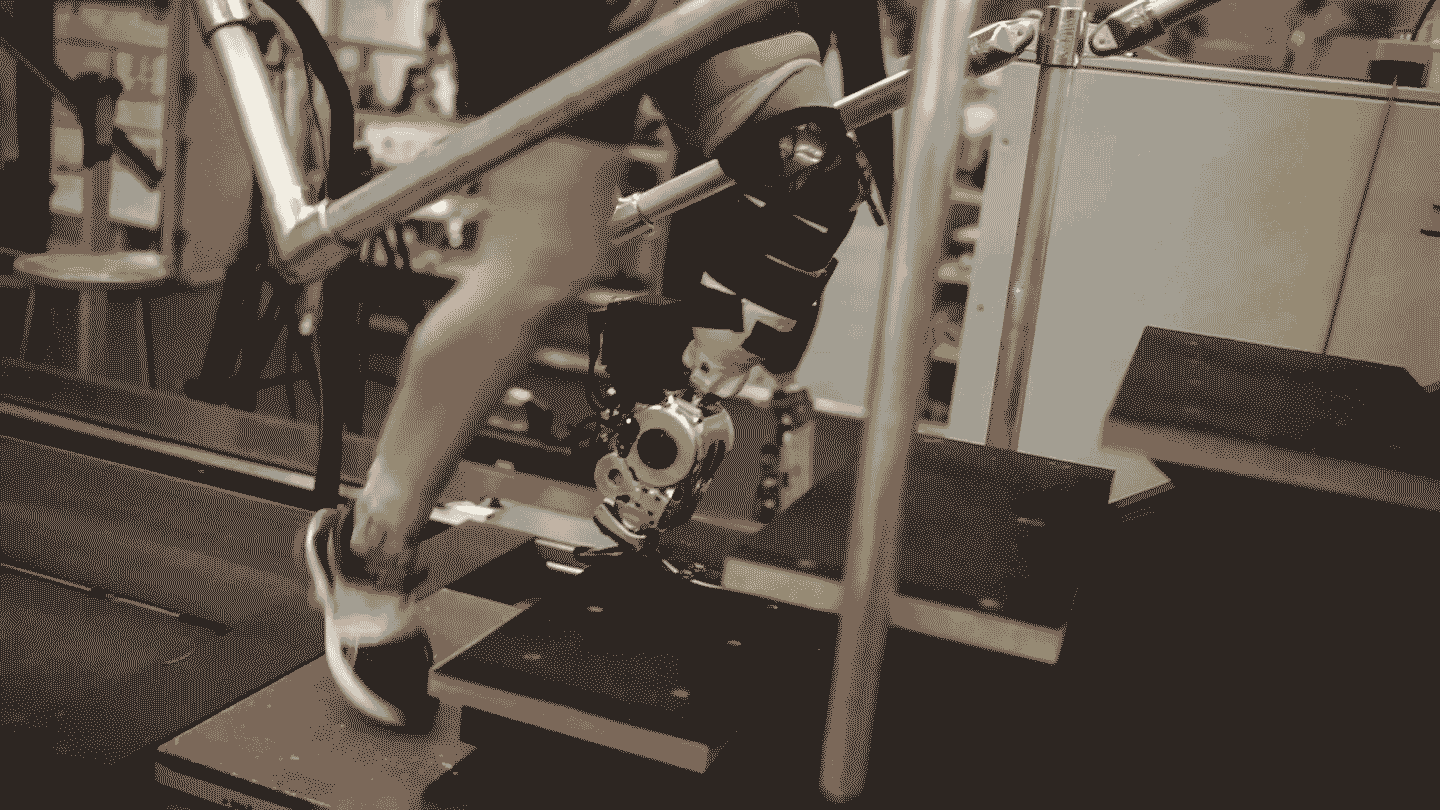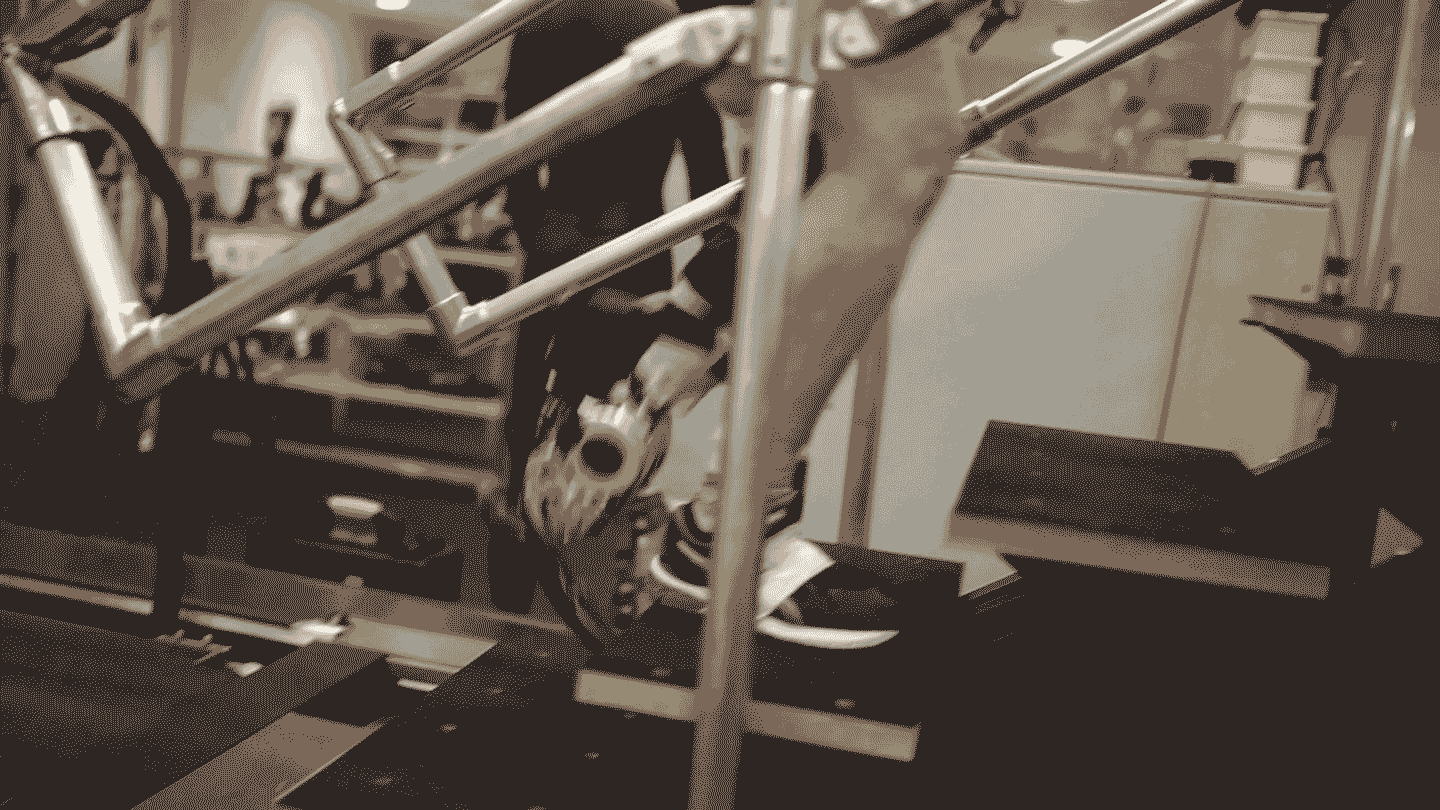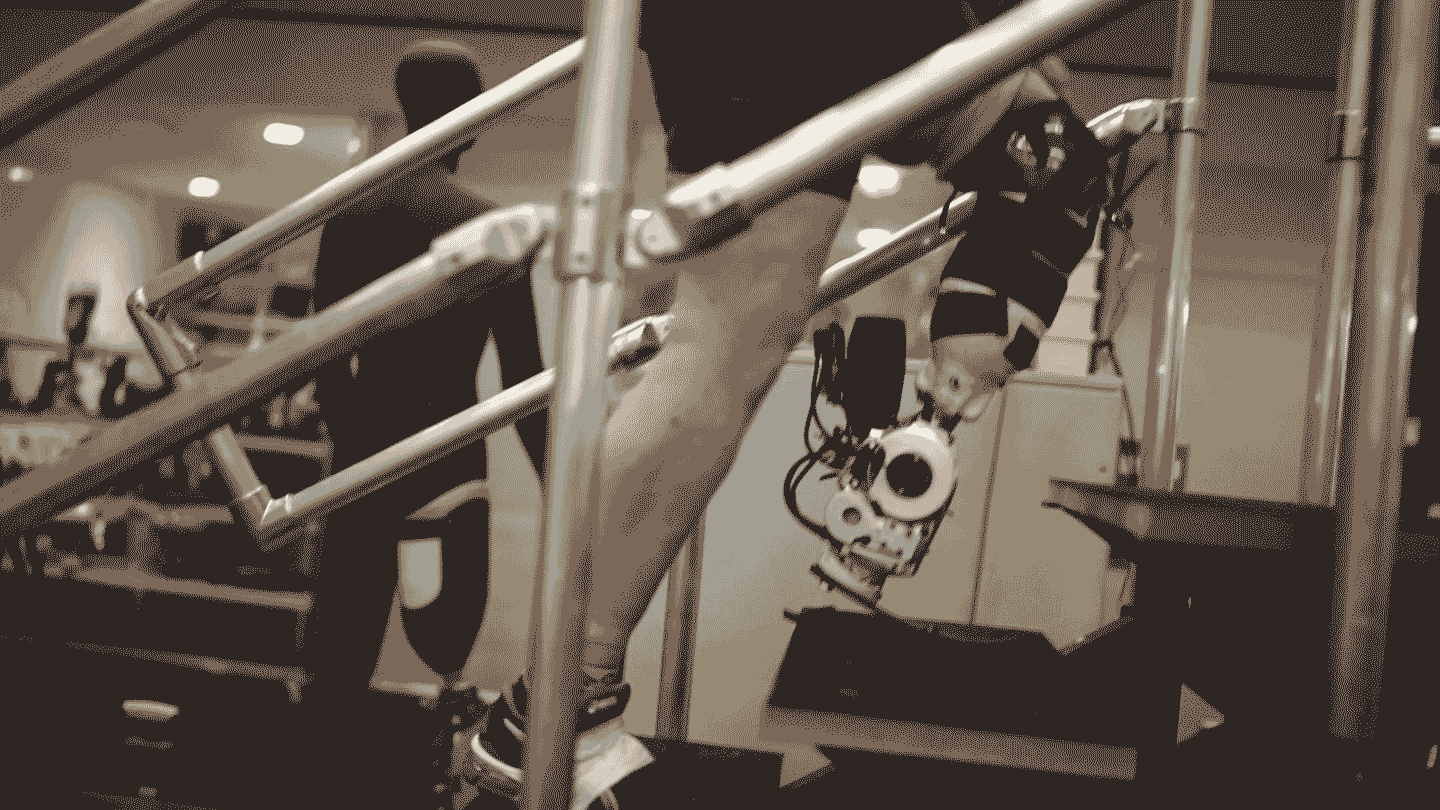Le mot “bionique” évoque des visions de science-fiction d'humains améliorés à des niveaux surhumains. Il est vrai que les avancées en ingénierie telles que des moteurs et des batteries améliorés, associés à l'informatique moderne, signifient que les systèmes mécaniques et électroniques nécessaires ne sont plus un obstacle pour les prothèses avancées. Mais le domaine a du mal à intégrer ces puissantes machines au corps humain.
Cela commence à changer. Un récent essai a testé une nouvelle technique d'intégration qui consiste à reconstruire chirurgicalement des paires de muscles donnant aux bénéficiaires un sens de la position et du mouvement d'un membre bionique. Les signaux provenant de ces muscles contrôlent les articulations robotiques, de sorte que la prothèse est pleinement sous le contrôle du cerveau de l'utilisateur. Le système a permis aux personnes amputées au-dessous du genou de marcher de manière plus naturelle et de mieux naviguer dans les pentes, les escaliers et les obstacles, ont rapporté les chercheurs dans le numéro de juillet de la revue Nature Medicine.
Les ingénieurs ont généralement considéré la biologie comme une limitation fixe à contourner, explique le bio-ingénieur Tyler Clites, qui a aidé à développer la technique il y a plusieurs années à MIT. « Mais si nous considérons le corps comme faisant partie du système à concevoir, en parallèle avec la machine, ces deux éléments pourront interagir plus efficacement. »
Cette approche est à l'origine d'une vague de techniques qui réingénient le corps pour mieux s'intégrer à la machine. Clites, maintenant à l'UCLA, appelle ces techniques “anatomiques”, pour les distinguer des bioniques traditionnelles. « Le problème que nous abordions n'était pas un problème d'ingénierie », dit-il. « La façon dont le corps avait été manipulé lors de l'amputation ne lui permettait pas de contrôler les membres que nous créions. »
Dans une approche anatomique, les os sont exploités pour fournir des points d'ancrage stables ; les nerfs sont reroutés pour créer des signaux de contrôle pour les membres robotiques ou pour transmettre des retours sensoriels ; les muscles sont réquisitionnés comme amplificateurs biologiques ou greffés en place pour fournir plus de sources de signaux. Toutes ces techniques améliorent la connexion et la communication entre un membre robotique et le système nerveux humain, augmentant ainsi les capacités des prothèses bioniques.
Les dispositifs basés sur l'approche anatomique ont mis du temps à sortir des laboratoires et à entrer dans les mondes commercial et clinique. Mais certains disent que le domaine nous rapproche de cette vision de science-fiction de membres bioniques intégrés de manière transparente et contrôlés par le cerveau - d'autant plus que de nouvelles avancées se profilent à l'horizon.
Voici un aperçu de la façon dont les chercheurs s'efforcent de marier le corps et la machine.
La proprioception - la conscience du corps dans l'espace - est un sens délicat à restaurer, mais il est important pour le mouvement, en particulier la marche. Les muscles envoient des signaux à notre cerveau sur où se trouve notre corps, comment il bouge et quelles forces il rencontre. Ces signaux sont principalement générés par des paires de muscles couplés appelés agonistes-antagonistes, où l'un se contracte tandis que l'autre s'étire.
Dans une amputation traditionnelle, cette importante rétroaction est rejetée. Mais la technique rapportée dans l'étude de juillet, connue sous le nom d'interface myonéurale agoniste-antagoniste, ou AMI, reconstruit chirurgicalement ces paires de poussée-tirage et utilise les signaux qu'elles génèrent pour contrôler les articulations prothétiques. La procédure permet au receveur de “ressentir” son membre prothétique.
« Lorsque la prothèse bouge, la personne ressent en fait ce mouvement comme une sensation proprioceptive naturelle », explique le bionicien du MIT Hugh Herr, qui a développé la technique aux côtés de Clites et du chirurgien de l'équipe Matthew Carty.
L'étude récente faisait partie d'un essai clinique que Herr et ses collègues ont mené, testant la technique sur 14 personnes amputées au-dessous du genou. Sept participants avaient subi la procédure AMI, tandis que les autres avaient subi des amputations standard. Les bénéficiaires du système basé sur l'AMI ont augmenté leur vitesse de marche d'environ 40 pour cent, passant de 1,26 mètre par seconde à 1,78 mètre par seconde, ont découvert les chercheurs, un taux comparable à celui des personnes sans amputation.
Les plaintes les plus courantes des utilisateurs de prothèses concernent la douleur et l'inconfort. Un problème majeur d'inconfort est le point d'attache.
« De nombreux problèmes liés à l'utilisation de prothèses sont liés à la coque », explique la bio-ingénieure Cindy Chestek de l'Université du Michigan à Ann Arbor. La chair molle est mal adaptée pour transférer des charges vers la partie du corps prévue pour ce travail : les os. La contrainte qui en résulte peut endommager les tissus et, inévitablement, causer de l'inconfort, entraînant parfois les utilisateurs à abandonner leur appareil.
Une technique appelée ostéointégration exploite le fait que certains métaux se lient aux os. Un boulon en titane inséré dans le squelette ancre la prothèse en place, offrant plus de force, de stabilité et de confort. « Il y a une raison pour laquelle nous avons des squelettes », dit Chestek.La procédure a été d'abord réalisée en 1990 mais n'a été largement acceptée et cliniquement disponible que ces dix dernières années. Un système d'implant, appelé OPRA, a reçu l'approbation de la Food and Drug Administration des États-Unis en 2020. Le principal inconvénient est que le boulon en titane doit passer à travers la peau, créant un trou permanent qui comporte des risques d'infection. "Mis à part le risque d'infection, l'osseointégration est meilleure de toutes les manières possibles", explique Chestek.
Les bionicistes ont depuis longtemps cherché à exploiter les nerfs du corps pour créer des prothèses qui communiquent avec le cerveau. Mais les premiers efforts étaient frustrants, principalement parce que les signaux que les nerfs transportent sont très faibles.
"Les gens ont essayé pendant des décennies d'obtenir des signaux significatifs en insérant un fil à l'intérieur d'un nerf", explique Chestek. "À ce jour, c'est presque impossible en dehors d'un laboratoire contrôlé."
Les prothèses bioniques modernes communiquent principalement avec les muscles. Lorsqu'ils sont activés par un nerf, les muscles émettent des signaux électriques beaucoup plus importants, qui peuvent être captés par des électrodes sur la peau pour contrôler le membre prosthétique.
Mais les nerfs qui opéraient auparavant une partie d'un membre manquant - et qui pourraient tout aussi efficacement opérer le membre artificiel - ne se terminent généralement pas dans des muscles. Ils vont nulle part, ce qui crée des névromes, des amas à l'extrémité des nerfs dont les "étincelles" électriques causent de la douleur.
Une procédure appelée réinnervation musculaire ciblée, ou TMR, résout ce problème. Un chirurgien dénude les muscles de leurs nerfs natifs et redirige les nerfs sectionnés vers cette zone nouvellement dégagée. Les nerfs redirigés poussent dans les muscles avec le temps, agissant comme des amplificateurs, créant des sources des signaux de contrôle requis. "Vous transformez un problème d'enregistrement nerveux en un problème d'enregistrement musculaire", explique Chestek. "L'enregistrement musculaire est facile." La procédure traite également la douleur des névromes - une raison pour laquelle elle est souvent réalisée.
Un inconvénient est que le TMR cannibalise les muscles existants, limitant le nombre de signaux qui peuvent être créés. "Vous manquez de surface assez rapidement", explique Chestek. Cela est particulièrement important pour les amputations au-dessus du genou ou du coude, où il reste moins de muscles et plus de joints prothétiques à contrôler.
Une nouvelle technique, connue sous le nom d'interface nerveuse périphérique régénératrice, ou IPNR, insère chirurgicalement de petits greffons musculaires prélevés ailleurs et redirige les nerfs vers ceux-ci. Les chirurgiens peuvent ensuite disséquer ces faisceaux nerveux en fibres constitutives pour exploiter les cibles nouvellement greffées, permettant aux chercheurs de créer autant de signaux qu'ils en ont besoin, explique Chestek.
La petite taille des greffons musculaires rend difficile de capter des signaux à partir d'eux en utilisant des électrodes de surface. "Vous ne pouvez pas enregistrer [des signaux électriques] à partir d'un morceau de muscle de trois centimètres à travers la peau très facilement", explique Chestek. "Vous devez utiliser des électrodes implantées." Cela est plus invasif, et les implants rencontrent des obstacles réglementaires, mais les électrodes implantées produisent des signaux de meilleure qualité. Ils doivent simplement être accessibles d'une manière ou d'une autre, car le passage de fils à travers la peau n'est pas viable en dehors des études en laboratoire.
Certains chercheurs travaillent sur des systèmes sans fil, mais une autre solution consiste à combiner les IPNR avec l'osseointégration. Dans cette configuration, les fils entre les électrodes implantées et la prothèse passent simplement à travers le boulon en titane. Une étude publiée l'année dernière décrivait un bras bionique au-dessus du coude utilisant cette approche qui permettait au bénéficiaire de contrôler chaque doigt de sa main robotique.
Dans son laboratoire anatomique de l'UCLA, Clites dit, "J'ai neuf ou dix collaborations actives avec des chirurgiens sur différents projets." Ici, lui et son équipe utilisent des cadavres pour tester des idées et recueillir des données. "Nous fixons des membres de cadavre à un bras manipulateur et évaluons les systèmes que nous développons pour nous assurer qu'ils fonctionnent comme prévu", explique Clites. "C'est le socle de ce que nous faisons."
Un des projets en cours de développement est une nouvelle méthode de fixation qui évite le trou permanent associé à l'osseointégration. Au lieu d'un boulon en titane, il y a une pièce d'acier dans le membre et un électroaimant dans la cavité de la prothèse. "Cet aimant maintient [la cavité] sur le membre", explique Clites, "et vous pouvez contrôler la force d'attraction en changeant le courant circulant dans cet électroaimant." La cavité n'a pas à supporter les charges; la force magnétique fait ce travail, changeant de moment en moment selon les besoins, comme la marche ou la station debout.
À MIT, Herr travaille également sur une nouvelle avancée. L'essai récent de jambes bioniques basées sur l'AMI utilisait des électrodes sur la peau pour guider les signaux des muscles vers les articulations prothétiques. Mais les électrodes de surface ont des inconvénients, tels que le mouvement causant des distorsions des signaux. La nouvelle technique - appelée magnétomicrométrie - consiste à placer des sphères magnétiques à l'intérieur des muscles et à surveiller leur mouvement avec des magnétomètres. "Avec ces aimants", dit Herr, "nous pouvons mesurer ce qui nous importe et l'utiliser pour contrôler directement la prothèse bionique." Un produit commercial existera dans environ cinq ans, dit-il.
Pour Herr, de telles avancées sont personnelles. Ses deux jambes ont été amputées en dessous du genou après un accident d'escalade il y a 42 ans. Il envisage de passer à des prothèses de jambe bionique basées sur l'AMI dans les années à venir. Une fois que ces techniques sont perfectionnées, il prédit un bond en avant. « Lorsque vous mariez des techniques chirurgicales comme l'AMI et le RPNI avec quelque chose comme la magnétomicrométrie, nous croyons que c'est jeu terminé », dit Herr. « Nous croyons qu'il y aura une version hollywoodienne de membres robotiques contrôlés par le cerveau. »
Un avantage supplémentaire de la restauration de la proprioception, aux côtés d'autres types de rétroaction sensorielle comme le toucher, est qu'elle donne l'impression aux destinataires que la prothèse fait partie d'eux-mêmes (SN: 4/22/21). "Le but dans le domaine est que lorsque nous faisons une reconstruction robotique, la personne dit : 'Oh mon Dieu, vous m'avez rendu mon corps.' », dit Herr. "Au lieu d'un outil robotique, nous leur rendons un membre entier. Le domaine est très proche de cet objectif."